心房細動の症状
心房細動の診断のきっかけになる症状としては、「最近、息切れ、動悸がひどくなった」「突然脈が速くなり、脈がバラバラになり、しばらくすると落ち着く」が多いです。
その他にも「脈がとぶ」、「意識が遠のきそうになる」、「目の前が真っ暗になる」、「完全に意識を失う」といった症状で診断に至ることもあります。
自覚症状がなく、「血圧を測定していたら、ある日から脈拍が速くなった」、「血圧計で毎回、不整脈アラートがでる」ことで気が付くこともあります。
最近は、スマートウォッチで不整脈、心房細動の表示が出て診断に至ることもあります。約70%の方は無症状で、健康診断などで発見されます。
こんな症状に心当たりはありませんか?
- 突然脈が速くなり、脈がバラバラになり、しばらくすると落ち着く
- 脈がとぶ
- 意識が遠のきそうになる
- 目の前が真っ暗になる
- 完全に意識を失う
→発作性心房細動のことが多いです。
- 最近、息切れ、動悸がひどくなった
- 血圧を測定していたら、ある日から脈拍が速くなった
- 血圧計で毎回、不整脈アラートがでる
→持続性心房細動のことが多いです。
セルフチェックできる心房細動の脈の特徴
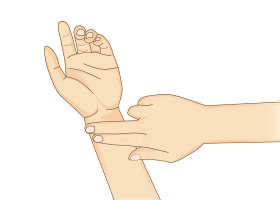
通常、手首で脈をとってみると「トン・トン・トン・トン」と規則正しいですが、「ト・トン・・ト・ト・トン・ト・トン」などばらばらな脈になっていると心房細動のことがあります。ちなみに「ト・トン・トン・トン」と一拍脈が抜けた感じになるのは心配いらないことが多いです。
心房細動とは、どういう病気?
心臓は1分間に60~100回くらいの割合で、規則正しいリズムを刻んでおり、これを洞調律といいます。これが余計な刺激などで乱れた状態を不整脈といい、そのなかでも一番多いのが「心房細動」です。原因の多くは加齢で、70歳以上の5~10%の方が心房細動だといわれています。心房が1分間に300~600回もふるえるため、結果として脈がてんでバラバラになり、不自然に脈が速くなることが多いです。
心臓、左心房の働き
心臓は、全身に血液を送り出すポンプの役目をしております。全身を駆け巡り酸素が消費された血液は、右心房→右心室→肺へと送られ酸素交換されます。酸素交換された血液は、肺静脈→左心房→左心室→全身へと送り出されます。左心房は、肺静脈から送られてきた酸素濃度の高い血液を、左心室に送り出す役割をしております。
心房細動の原因
心房細動は加齢によって発症リスクが増加することから、誰にでも起こりうる病気です。しかし、高血圧・弁膜症・狭心症・心不全・心筋梗塞などの心臓に関連した病気や睡眠時無呼吸症候群・肥満・糖尿病・飲酒や喫煙の習慣のある方は、心房細動の発症リスクが高くなります。
極度の脱水、甲状腺機能亢進症、心臓周囲の炎症(心臓や肺の手術直後、心筋梗塞直後)といった可逆性の要因がある場合、その要因を取り除くことで心房細動は起こらなくなります。例えば、長時間サウナに入った後にだけ心房細動が起こった方は、サウナに入る際は脱水に気をつけ、水分補給をする、長時間入らないようにすることで心房細動は起こらなくなります。
重症の弁膜症が原因の心房細動の方は、弁膜症に対する外科的な手術が必要になる場合があります。
加齢など不可逆性の要因で心房細動になっており、繰り返している場合、自然と心房細動が治ることはないとされております。
心房細動になって困ること
直ちに命を奪う病気ではありませんが、いろいろな病気の原因になるため何らかの治療をしたほうが良いと考えられています。心房細動が原因になる主な病気をあげてみましょう。
- 脳梗塞
-
血液がよどみやすくなるため、血栓ができやすくなり危険度が約5倍に増加します。
- 心不全
-
脈が不自然に速くなるため心臓が疲れてしまい、危険度が約3倍に増加します。
- 認知症
-
小さな血栓が頭に詰まるため約2倍の危険度になるといわれております。
- 動悸・失神
-
動悸や意識消失の原因となることもあります。
※上記に記載のある数値的データは日本不整脈心電学会参照しております。http://new.jhrs.or.jp
心房細動の分類
心房細動は発症後の発作の持続期間によって以下の3つに分類されます。
発作性心房細動、持続性心房細動(心房細動がとまる状態)から長期持続性心房細動(心房細動がずっと持続する状態)へ年間5.5%の確率で進行します。抗不整脈薬(心房細動を起こりづらくする薬)は根治療法とはならないため、進行を止めることは難しいとされます。
※上記に記載のある数値的データは右記を参照しております。Kato T et al: Circ J. 2004: 68: 568-72


